人一旦步入中老年,视力问题似乎成为难以避免的困扰。视力下降、视物模糊等症状屡见不鲜。但许多中老年人却对此掉以轻心,认为“无碍无痛即无大碍”,简单配副眼镜了事,或一拖再拖直至视力严重衰退才考虑就医。然而,这些观念实则谬误。若不及时察觉并治疗潜在的眼部疾病,病情可能会持续恶化,最终导致永久性视力损伤。
其中,黄斑前膜便是一种悄无声息、危害逐渐加重的常见视网膜病变。它之所以容易被忽视,是因为初期时,它只是一层薄薄的非血管性纤维膜,生长在黄斑及其附近视网膜最表面。刚开始这层膜范围极小且薄如蝉翼,但随着时间的推移,其范围会逐渐扩大、增厚,进而引发黄斑水肿,导致视力显著下降、视物变形等症状。若病变进一步发展,黄斑前膜与视网膜的粘连愈发紧密,最终可能导致视网膜内结果混乱、感光细胞损害,造成严重视力不可逆下降。
黄斑前膜多见于50岁以上的中老年人,同时,高度近视者、眼部受伤者、糖尿病患者、高血压患者等人群也更容易罹患此病。因此,当中老年人察觉自己视力下降、视物模糊,甚至出现视物变形时,应高度警惕,及时前往正规医院进行检查与治疗。
以南宁市60岁的谭女士为例,她近年来深受视力问题的困扰。双眼高度近视的她(右眼900度,左眼775度),眼镜几乎成了她的“第二双眼睛”。然而,即便戴上眼镜,她的视力也日渐衰退,无法看清周围的世界。她曾多次前往眼镜店验光配镜,但无论如何调整度数,都无法改善视力状况。
欧主任为患者检查图
尽管谭女士意识到自己的眼睛出了问题,但由于没有任何不适感,她抱着侥幸心理,从未就医检查。直到去年10月份,在好友的提议下,她才决定前往南宁爱尔眼科医院检查眼底。检查当天,南宁爱尔眼科医院眼底病专科主任医师欧足国耐心倾听了谭女士的病情,并通过裂隙灯及前置镜详细检查了她的眼部情况。初步检查发现,谭女士不仅患有双眼老年核性白内障,还存在眼底问题。为明确诊断,欧主任建议她进一步完善欧堡眼底拍照、光学相干断层成像(OCT)等检查。最终,谭女士被确诊为双眼黄斑前膜及双眼白内障。

患者术前左眼欧堡眼底拍照图:黄斑区可见铝箔样反光
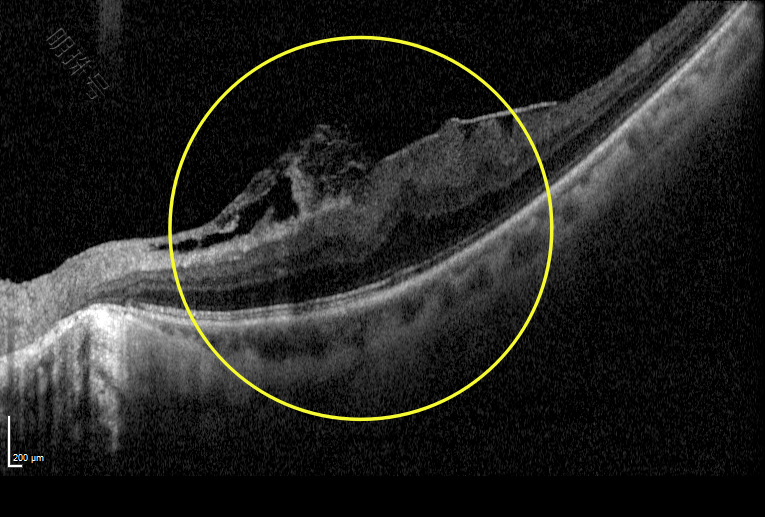
患者术前左眼OCT图:黄斑区有不规则的黄斑前膜形成,黄斑中心凹消失,视网膜层次结构混乱
从检查报告中,我们可以清晰看到谭女士眼底视网膜的黄斑处长了一层异常的“膜”,这层膜不断收缩并拖拽黄斑,已经导致黄斑水肿。针对这一情况,医生建议进行手术治疗。
黄斑是视力最为敏锐的区域,人眼看到事物的形态、颜色、大小、距离、纵深等视觉信息都离不开它。一旦黄斑受损,视力将明显下降,视物时物体会扭曲变形、模糊不清,甚至眼前还会出现黑影遮挡等症状。因此,一旦出现上述症状,应及时就医排查并听从医生的建议进行治疗。值得注意的是,黄斑前膜的治疗时机颇为关键,既不能过早也不能过晚。因为若治疗过早,膜还非常薄,不利于手术;而若治疗过晚,则会延误病情,影响预后。所以,需要让病情自然发展到适合手术的程度再进行治疗。欧主任进一步解释,通常可以根据视力下降的程度来判断手术时机,一般视力低于0.3或有严重视物变形者,可考虑手术治疗。当然,还需要进行精确的欧堡眼底拍照及OCT检查才能最终确定是否适合手术。
面对手术,谭女士心中充满了恐惧。欧主任察觉到她的担忧后,以真诚的态度安慰她:“请您相信我,手术不会痛的!”并耐心解释了手术前、中、后的各个步骤以及筋膜囊麻醉与表面麻醉滴眼液联合使用的优势。在欧主任的耐心解释下,谭女士逐渐放下了心中的恐惧。
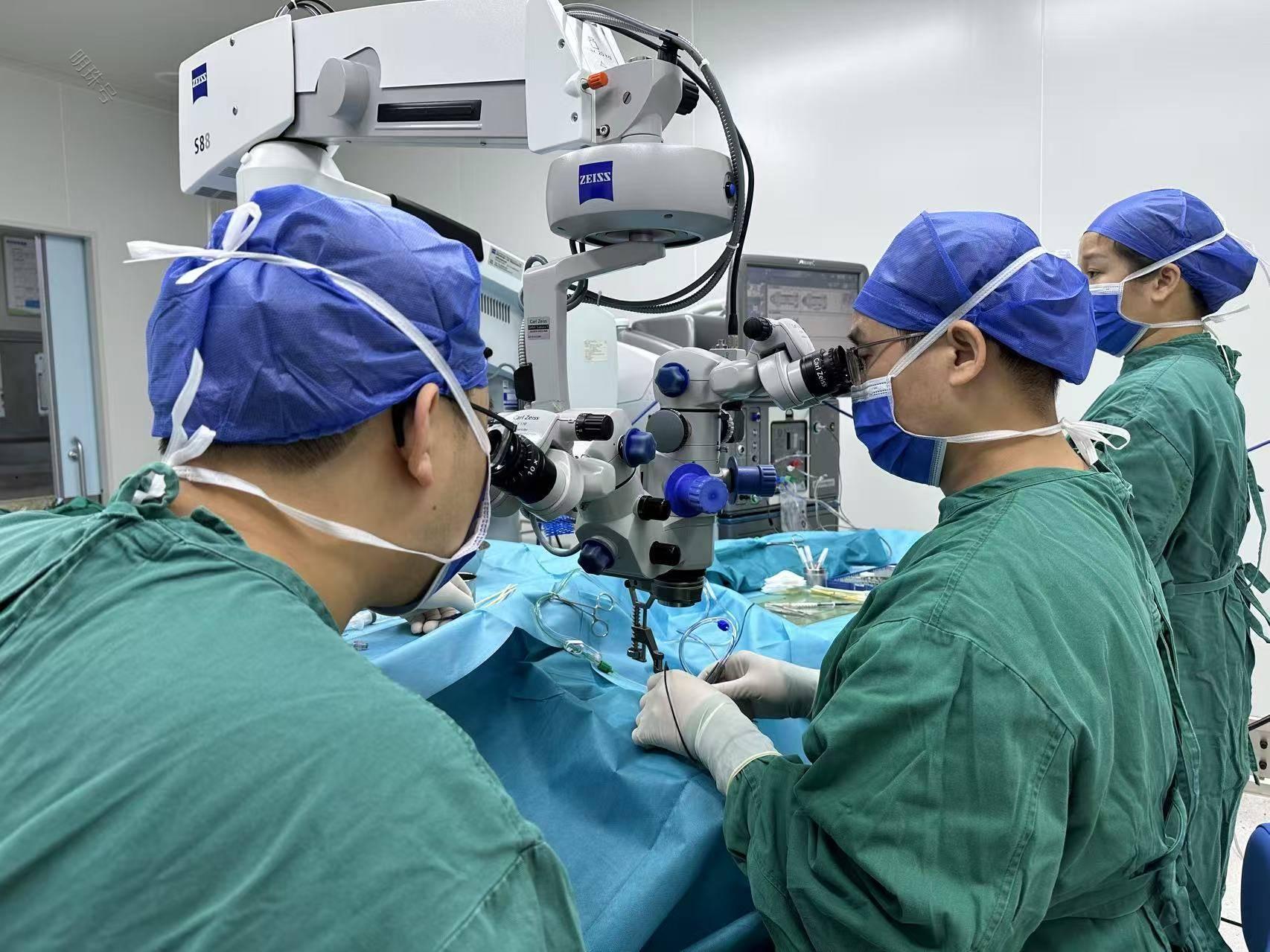
欧主任为患者进行手术图
次日,欧主任亲自为谭女士实施了左眼的“白内障超声乳化摘除+人工晶体植入+玻璃体切除+黄斑前膜剥离”联合手术治疗,整个手术过程非常顺利。经历了左眼的手术后,谭女士深切感受到了欧主任精湛的技术和细致的关怀。这让她倍感安心,并决定接下来的右眼手术以及日后的眼健康问题全都交给欧主任来处理。
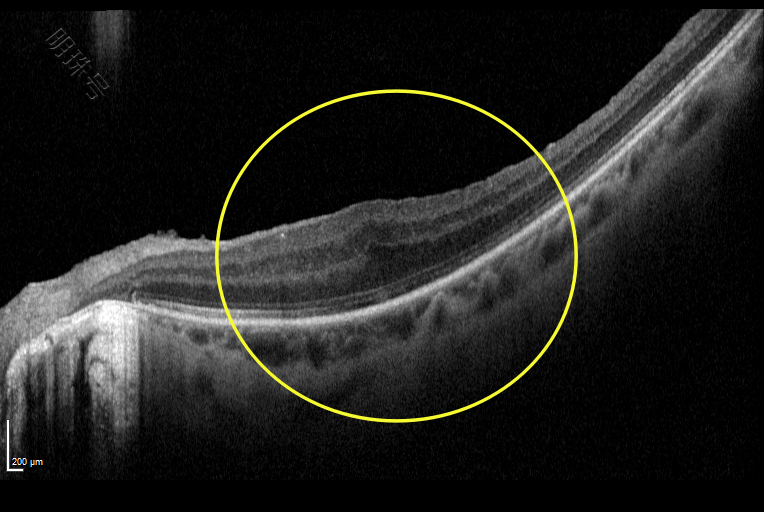
患者术后左眼OCT图:黄斑表面已经剥除前膜,局部视网膜层次部分恢复,但黄斑中心凹已无法恢复正常的形态
在先后完成左眼和右眼的手术治疗后,谭女士终于重获清晰视力。她欣喜万分,激动不已,并对欧主任的精湛医术表示由衷的感谢。这次就医经历,不仅解决了她的白内障、黄斑前膜、黄斑水肿等眼疾问题,还让她摆脱了常年佩戴高度数眼镜的困扰。
通过谭女士的案例,欧主任再次提醒广大中老年人:面对视力问题,切勿掉以轻心。应及时就医检查,听从医生的建议进行治疗,以免延误病情,造成不可逆转的视力损伤。
未经允许不得转载:头条资讯网_今日热点_娱乐才是你关心的时事 » 南宁爱尔眼科科普:黄斑前膜引发视力模糊,何时手术不容小觑

 头条资讯网_今日热点_娱乐才是你关心的时事
头条资讯网_今日热点_娱乐才是你关心的时事